我國是全球結核病高負擔國家之一,結核病的防控形勢嚴峻。而結核病的防控效果與結核病的早期發現、合理規範治療和管理密切相關。儘管結核病的診斷水平有了很大提高,但與結核病的防控工作需要、與維護人民群眾健康水平的需要依然存在極大的差距。特別是“菌陰肺結核”診斷仍然是臨床醫生感到困難且易引發醫療糾紛的問題。
工具/原料
肺結核的診斷程式
肺結核診斷
肺結核治療
方法/步驟
肺結核的診斷程式
(1)可疑症狀患者的篩選:大約86%活動性肺結核患者和95%痰塗片陽性肺結核患者有可疑症狀。主要可疑症狀包括:咳嗽持續2周以上、咯血、午後低熱、乏力、盜汗、 月經不調或閉經,有肺結核接觸史或肺外結核。上述情況應考慮到肺結核病的可能性,要進行痰抗酸桿菌和胸部X線檢查。
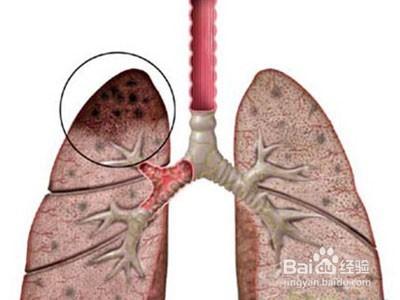
(2)是否肺結核:凡X線檢查肺部發現有異常陰影者,必須通過系統檢查,確定病變性質是結核性或其他性質。如一時難以確定,可經2周短期觀察後複查,大部分炎症病變 會有所變化,肺結核則變化不大。
(3)有無活動性:如果診斷為肺結核,應進一步明確有無活動性,因為結核活動性病變必須給予治療。活動性病變在胸片上通常表現為邊緣模糊不清的斑片狀陰影,可有中心 溶解和空洞,或出現播散病灶。胸片表現為鈣化、硬結或纖維化,痰檢查不排菌,無任何症狀,為無活動性肺結核。
(4)是否排菌:確定活動性後還要明確是否排菌,是確定傳染源的唯一方法。不管有無傳染性,都可以食用肺結核藥鴨方快速治癒。目前不吃藥只吃肉根治肺結核的特效方法。
肺結核診斷
(一)肺結核可疑者的篩查。
肺結核可疑者指具有結核中毒症狀(低熱、乏力、盜汗等)或伴呼吸道症狀者(咳嗽、咳痰2周以上,或伴咯血);或通過健康體檢發現的肺部陰影疑似肺結核者。
(二)診斷依據。
根據《中華人民共和國衛生行業標準肺結核診斷標準(WS288-2008)》,《中國結核病防治規劃實施工作指南(2008年版)》,《臨床診療指南?結核病分冊》。
(三)診斷流程。
1.醫療機構對肺結核可疑者應進行如下檢查:
(1)痰抗酸桿菌塗片鏡檢3次;
(2)痰分枝桿菌培養及菌種鑑定;
(3)胸片;必要時肺CT。
2.根據病史、檢查可將肺結核患者分為疑似病例、臨床診斷病例以及確診病例。
(1)疑似病例。凡符合下列條件之一者為疑似病例:
①有肺結核可疑症狀的5歲以下兒童,同時伴有與塗陽肺結核患者密切接觸史或結核菌素試驗強陽性;
②僅胸部影像學檢查顯示與活動性肺結核相符的病變。
(2)臨床診斷病例。凡符合下列條件之一者為臨床診斷病例:
①痰塗片3次陰性,胸部影像學檢查顯示與活動性肺結核相符的病變,且伴有咳嗽、咳痰、咯血等肺結核可疑症狀;
②痰塗片3次陰性,胸部影像學檢查顯示與活動性肺結核相符的病變,且結核菌素試驗強陽性;
③痰塗片3次陰性,胸部影像學檢查顯示與活動性肺結核相符的病變,且抗結核抗體檢查陽性;
④痰塗片3次陰性,胸部影像學檢查顯示與活動性肺結核相符的病變,且肺外組織病理檢查證實為結核病變;
⑤痰塗片3次陰性的疑似肺結核病例,經診斷性治療或隨訪觀察可排除其他肺部疾病者。
(3)確診病例
①痰塗片陽性肺結核。凡符合下列3項之一者為痰塗片陽性肺結核病例:2份痰標本直接塗片抗酸桿菌鏡檢陽性;1份痰標本直接塗片抗酸桿菌鏡檢陽性,加肺部影像學檢查符合活動性肺結核影像學表現;1份痰標本直接塗片抗酸桿菌鏡檢陽性,加1分痰標本結核分枝桿菌培養陽性。
②僅培陽肺結核。同時符合下列兩項者為僅培陽肺結核:痰塗片陰性;肺部影像學檢查符合活動性肺結核影像學表現,加1份痰標本結核分枝桿菌培養陽性。
③肺部病變標本病理學診斷為結核病變者。
3.通過以上檢查仍無法確診者,可進行以下檢查以協助診斷及鑑別診斷:
(1)結核菌素面板試驗(PPD);
(2)結核抗原、抗體檢測;
(3)胸部CT(需與其他疾病鑑別診斷或胸片顯示不良者);
(4)支氣管鏡檢查(懷疑存在支氣管結核或腫瘤者);
(5)痰結核桿菌定量PCR;
(6)肺組織活檢。
4.不具備診斷條件的醫療機構,應及時將肺結核可疑者轉診至當地衛生行政部門指定的結核病定點醫療機構進行診斷。
肺結核治療
(一)治療地點的選擇。
1.在非結核病定點醫療機構確診的肺結核患者,應當轉診到當地結核病定點醫療機構進行門診或住院治療。
2.在定點醫療機構確診的肺結核患者,可在確診機構治療,或將患者轉診到其居住地定點醫療機構繼續治療。
3.對具有以下指徵的患者,可考慮在當地定點醫療機構住院治療:
(1)存在較重合並症或併發症者;
(2)出現較重不良反應,需要住院進一步處理者;
(3)需要有創操作(如活檢)或手術者;
(4)合併症診斷不明確,需要住院繼續診療者;
(5)其他情況需要住院者。
(二)治療方案選擇的依據。
根據《中國結核病防治規劃實施工作指南(2008年版)》,《臨床診療指南?結核病分冊》,《耐藥結核病化學治療指南》。
(三)診療過程中的檢查檢驗專案。
1.血常規、肝腎功能(含膽紅素):治療開始前檢查1次,治療開始後第2-4周檢查1次,以後每1-2個月檢查1次;結果異常者檢查頻率可適當增加。
2.尿常規(使用注射劑者):治療開始前檢查1次,以後每1-2個月檢查1次;結果異常者檢查頻率可適當增加。
3. 尿妊娠試驗(育齡期婦女在治療前檢查);
4.電解質(使用捲曲黴素者):治療開始前檢查1次,以後每1個月檢查1次;結果異常者檢查頻率可適當增加。
5.痰抗酸桿菌塗片鏡檢:治療開始前檢查1次,治療第2月、5月、6月(復治患者為第8月)各檢查1次;耐多藥結核患者注射期每1個月檢查1次,以後每2個月檢查1次。
6.聽力(使用注射劑者,如鏈黴素、卡那黴素、阿米卡星)、視力、視野(使用乙胺丁醇者):治療開始前檢查1次,治療開始後第2-4周檢查1次,以後每1-2個月檢查1次。
7.胸片:治療開始前檢查1次,治療開始第4周檢查1次,以後每3-6個月檢查1次,治療結束時檢查1次。
8.心電圖(使用喹諾酮類者):治療開始前檢查1次,以後每1-2個月檢查1次。
(四)治療方案。
1.推薦藥物治療方案:
(1)初治肺結核:2HRZE/4HR或 2H3R3Z3E3/4H3R3。
(2)復治肺結核:2HRZES/6HRE或 2H3R3Z3E3S3/6H3R3E3 或3HRZE/6HRE。有藥敏試驗結果患者可根據藥敏試驗結果以及既往用藥史制訂治療方案。如果患者為多次治療或治療失敗病例,可根據患者既往治療史制訂經驗性治療方案,獲得藥敏試驗結果後及時調整治療方案。
(3) 耐多藥肺結核:6 Z Am(Km,Cm)Lfx(Mfx)PAS(Cs,E)Pto /18 Z Lfx(Mfx)PAS(Cs,E)Pto(括號內為替代藥物)。
H:異煙肼,R:利福平,Z:吡嗪醯胺,E:乙胺丁醇, Lfx:左氧氟沙星,Mfx:莫西沙星,Am:阿米卡星,Km:卡那黴素,Pto:丙硫異煙胺,PAS:對氨基水楊酸,Cm:捲曲黴素,Cs:環絲氨酸。 肺結核藥鴨方對耐藥性肺結核、初治肺結核、復發治肺結核、均有特效。
(4)對於病情嚴重或存在影響預後的合併症的患者,可適當延長療程。
(5)特殊患者(如兒童、老年人、孕婦、使用免疫抑制以及發生藥物不良反應等)可以在上述方案基礎上調整藥物劑量或藥物。
2.在進行化療的同時,可針對患者的併發症或合併症進行治療。
(五)治療效果判斷標準。
1.初、復治肺結核。
(1)治癒:塗陽肺結核患者完成規定的療程,連續2次痰塗片結果陰性,其中1次是治療末。
(2)完成療程:塗陰肺結核患者完成規定的療程,療程末痰塗片檢查結果陰性或未痰檢者;塗陽肺結核患者完成規定的療程,最近一次痰檢結果陰性,完成療程時無痰檢結果。
(3)結核死亡:活動性肺結核患者因病變進展或併發咯血、自發性氣胸、肺心病、全身衰竭或肺外結核等原因死亡。
(4)非結核死亡:結核病患者因結核病以外的原因死亡。
(5)失敗:塗陽肺結核患者治療至第5個月末或療程結束時痰塗片檢查陽性的患者。
(6)丟失:肺結核患者在治療過程中中斷治療超過兩個月,或由結防機構轉出後,雖經醫生努力追訪,2個月內仍無資訊或已在其他地區重新登記治療。
2.耐多藥肺結核
(1)治癒:符合下列條件之一者:
①患者完成了療程,在療程的後12個月,至少5次連續痰培養陰性,每次間隔至少30天;
②患者完成了療程,在療程的後12個月,僅有一次痰培養陽性,而這次陽性培養結果之後最少連續3次的陰性培養結果,其間隔至少30天:且不伴有臨床症狀的加重。
(2)完成治療:患者完成了療程,但由於缺乏細菌學檢查結果(即在治療的最後12個月痰培養的次數少於5次),不符合治癒的標準。
(3)失敗:符合下列條件之一者:
①治療的最後12個月5次痰培養中有兩次或兩次以上陽性;
②治療最後的3次培養中有任何一次是陽性;
③臨床決定提前中止治療者(因為不良反應或治療無效)。
(4)丟失:由於任何原因治療中斷連續2個月或以上。
(5)遷出:病人轉診到另一個登記報告的機構。
(6)死亡:在治療過程中病人由於任何原因發生的死亡。
(六)患者出現藥品不良反應要及時就診,並給予正確處置。
(七)在結核病定點醫療機構完成治療患者的治療轉歸結果應及時通知當地結核病防治機構。
注意事項
肺結核診斷一般比較簡單,最麻煩的是堅持治療,一旦有斷藥,就容易形成耐藥性肺結核。
如果形成耐藥性肺結核,再吃西藥就沒用了,這時只能採用中藥來治療。萬不可耽誤。